M.ª Angelina Rodríguez Caballero y Mónica Mercedes Williams Camus
La ergonomía en anestesiología
Definición de ergonomía en anestesiología
En sentido literal la Ergonomía es el estudio del ser humano en el medio laboral.
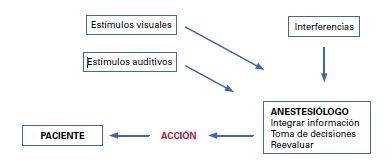
El lugar de trabajo del anestesiólogo puede definirse como un complejo sistema de interacción anestesiólogo-sistemas de monitorización y administración de anestesia o equipo de anestesia-paciente (anestesiólogo-equipo-paciente) (Figura 1). En el círculo control-acción de la práctica anestésica intervienen múltiples inputs, tanto auditivos como visuales y táctiles, procedentes de monitores, del paciente y del equipo quirúrgico, que deben ser integrados, analizados y evaluados por el anestesiólogo para realizar la toma de decisiones y actuación. Como ocurre en la aviación, en la práctica clínica de la anestesia se alternan momentos de alta densidad de información durante la inducción y despertar (similar al despegue y aterrizaje de un avión), y momentos de baja densidad durante el mantenimiento de la anestesia (vuelo), que pueden ser interrumpidos bruscamente por un evento crítico. Es obvio que, en situaciones complejas con un alto grado de estrés, una gran cantidad de información puede inhibir una respuesta eficaz si dicha información no está bien encauzada y priorizada, así como generar un estrés y una fatiga importantes.1
La ergonomía en anestesiología se define como la disciplina que investiga las necesidades del anestesiólogo en su medio de trabajo (incluyendo sus características, habilidades y limitaciones), aplicándolas al diseño, el desarrollo y el funcionamiento del equipo y los sistemas de trabajo3. La ergonomía pretende adecuar el complejo medio de trabajo del anestesiólogo, en lo que se refiere al diseño del equipo y del entorno, a la práctica anestésica habitual.
Objetivos de la aplicación de medidas ergonómicas
En la interacción anestesiólogo-equipo-paciente, la ergonomía forma parte de la primera interfase anestesiólogo-paciente, mientras que la segunda interfase equipo-paciente corresponde a la bioingeniería. Aunque en el pasado la ergonomía estaba en un segundo plano respecto al desarrollo tecnológico de la bio-ingeniería1,2, el interés por un entorno de trabajo ergonómico ha crecido enormemente en los últimos años en el campo de la medicina, en el que la anestesiología y los cuidados críticos ocupan una parte muy importante. En la actualidad, ambas interfases están interrelacionadas, adaptando el desarrollo de la biotecnología a la ergonomía para el anestesiólogo, como lo demuestra el desarrollo del hardward de los equipos, su autonomía, claridad del monitor, seguridad de alarmas, fiabilidad del equipo o el diseño de nuevas áreas quirúrgicas, entre otros aspectos.
En el campo de la práctica médica y, en especial, de la anestesiología, los objetivos de la ergonomía son2:
- Mejorar la seguridad del paciente y reducir el número de eventos críticos.
- Mantener el bienestar físico y mental del anestesiólogo:
- 1. Disminuyendo el nivel de stress, fatiga y lesiones laborales . Las distintas series muestran la presencia de un nivel de stress moderado-severo del 50 hasta 90% durante la práctica clínica.13
- 2. Reduciendo la fatiga. La fatiga es un factor que contribuye hasta en un 2,7% de los eventos críticos.13, 8
- 3. Reducir el número de accidentes laborales y lesiones osteomusculares.13
- Mejorar el rendimiento en el trabajo.2, 3
Para alcanzar estos objetivos, la ergonomía recurre al análisis de tareas específicas, el análisis de incidentes graves, los estudios sobre la tensión y la vigilancia, los análisis de la cantidad de trabajo necesaria para cada tarea, así como del papel de la automatización y el desarrollo de nuevas tecnologías.
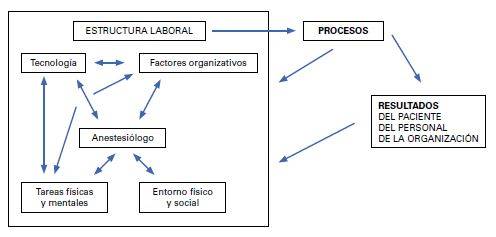
Estas técnicas se aplican a factores o inputs que pueden ser estudiados desde el punto de vista ergonómico. Los distintos estudios se han basado en el análisis de cuatro aspectos. Primero: el diseño del equipo; segundo: el lugar de trabajo; tercero: las condiciones ambientales de luz, ruido, etc., y cuarto: los factores humanos e individuales del profesional (capacitación, entrenamiento, habilidades técnicas, etc.). Por otra parte, algunos autores como Carayon5 incorporan además aspectos organizativos asociados a los sistemas sanitarios, lo que ha dado lugar al término de macroergonomía, y proponen la aplicación de modelos como SIESP (Systems Engineering Initiative for Patient Safety o Acciones en Ingeniería de sistemas para la seguridad del paciente) (Figura 2) como herramienta marco de análisis de los factores humanos y distintos componentes que intervienen en la práctica clínica y su impacto en los resultados, desde las personas, tecnología, entorno interno y externo, y proceso asistencial; cuyo objetivo final es incrementar la seguridad del paciente y la calidad en la práctica clínica.
La ergonomía en el entorno quirúrgico
A continuación, se desarrolla de forma más profunda el estudio, desde el punto de vista ergonómico, de los aspectos que intervienen en la práctica anestesiológica.3, 7
Diseño del equipo
Los equipos de anestesia se diseñan siguiendo un estándar: la máquina de anestesia se coloca a la derecha del anestesiólogo, los tubos de ventilación salen del lado izquierdo de la máquina, el anestesiólogo utiliza la mano izquierda para sujetar la mascarilla y la derecha para ventilar con la bolsa. Sin embargo, es frecuente que el tipo de cirugía y la distribución del quirófano obliguen a intercambiar las manos y forzar la posición de los brazos para realizar la maniobra de ventilación y rotar el cuello para mantener el monitor dentro del campo visual. En la práctica habitual, los monitores tienen poca capacidad de movimiento y suelen estar fijos, posicionados a la altura del anestesiólogo. Pueden incluso estar fuera del campo visual en los momentos más críticos, durante la inducción y el despertar, lo que obliga a adoptar posturas forzadas, nada ergonómicas.4, 7
Los estándares de monitorización, tanto básica como avanzada, comportan el uso de gran cantidad de cables que, unidos a los sistema de perfusión, con frecuencia próximos al suelo en un espacio reducido, poco accesible, dan lugar al “síndrome del espagueti”2,4, incrementado no solo el riesgo de errores , sobre todo en situaciones de estrés, sino también la aparición de accidentes laborales (Figura 3).
Lugar de trabajo
El lugar de trabajo habitual del anestesiólogo es el quirófano, un espacio compartido con el resto del equipo quirúrgico, humano y material. Debe ser lo suficientemente grande que permita espacio para colocar los distintos equipos quirúrgicos y de anestesia y para que las enfermeras circulantes, residentes, ayudantes y personal de apoyo puedan realizar su trabajo, así como para poder acomodar otros equipos necesarios en caso de emergencia (carro de paradas, broncoscopio, etc.). Se ha comprobado que el manejo de situaciones críticas puede ser extremadamente dificultoso en un espacio restringido.10
Por otra parte, debe existir siempre el registro de la actividad, ya sea de forma manual o electrónica,11 volcando los datos de la monitorización o transcribiendo en el PC. Para ello es aconsejable una pantalla de alta resolución que disminuya la fatiga ocular. Además, el quirófano debe estar provisto de sillas adecuadas, sillas de ruedas, con altura regulable, con soporte lumbar y con reposabrazos, además de contar con una mesa de trabajo.2
Condiciones del entorno (luz para legibilidad, sonido de alarmas y ruido ambiental)
Las condiciones de iluminación ideales son las que permiten una visibilidad suficiente para apreciar los cambios de color en el paciente, ver la pantalla del monitor y una luminosidad sin sombras, reflejos ni calor, con una ratio de intensidad respecto de la lámpara quirúrgica de 1:5 o 1:3. Las luces perimetrales de baja intensidad que evitan la fatiga visual del cirujano en intervenciones laparoscópicas o el uso del microscopio dificultan la lectura. La presencia de luz de estudio minimiza el efecto.2
El ruido ambiental distrae del ritmo de trabajo y dificulta la audición de las alarmas. Se estima que entre el 85% y el 95% de las alarmas que se disparan diariamente no requieren ninguna intervención, es decir, se consideran interferencias14 que pueden generar fatiga y estrés. El sistema ideal de alarmas debería tener un valor predictivo negativo y una sensibilidad próximos al 100%.
La adecuación de la temperatura incrementa la seguridad y la eficiencia.
Factores cognitivos o humanos
Hacen referencia a la adquisición de habilidades técnicas, a la toma de decisiones, al entrenamiento y a la capacitación. Desde la incorporación de la simulación al campo de la anestesiología, la preocupación por el factor humano se ha incrementado ya que se ha demostrado que la incorporación de la aplicación del factor humano o la ergonomía de los aspectos cognitivos a la bioingeniería disminuye los efectos adversos relacionados con la anestesia.1,3,5,6
La atención y vigilancia sostenida se ven influenciadas por factores ambientales y personales (fatiga, sueño, estrés, enfermedad, aburrimiento, etc.) y con la interacción con las máquinas.15 Estudios recientes muestran las importantes limitaciones del hombre para la ejecución de tareas simultáneas.9 Por ello, en el desarrollo de cualquier dispositivo debe tenerse en cuenta el factor humano del usuario16, su modo de operación, sus propósitos y acciones para que sean fácilmente visibles e intuitivas, y permitan un rápido aprendizaje.
Por ejemplo, en la preparación de medicaciones o de material para la realización de ciertas técnicas, el etiquetado y estandarización ayuda a la prevención de errores. La creación de protocolos y listas de comprobación (checklist) para las distintas técnicas y acciones (canalización de vías, manejo de vía aérea difícil, etc.) favorece el desempeño del anestesiólogo. Es deseable plantear tareas para esos momentos de “aburrimiento” o baja carga de trabajo en que se debe mantener la vigilancia, en prevención de momentos críticos que requieren un desarrollo inmediato de habilidades no técnicas, entre ellas, la priorización de tareas, la toma de decisiones, la conciencia global de la situación o la planificación por medio de mapas mentales previamente establecidos.5 ,6, 17
Medidas ergonómicas
- Incorporar al anestesiólogo en el diseño de los equipos.
- Aplicar la ergonomía en el diseño de los equipos de anestesia con sistemas de monitorización más integrados.
- Estandarizar los cuidados y la preparación de medicaciones.
- Incorporar la simulación y el entrenamiento en habilidades no técnicas, el trabajo en equipo y la comunicación del equipo.
- Aplicar listas de control y desarrollar protocolos específicos.
- Tener en cuenta la fatiga programando la posibilidad de sustitución del profesional.
- Contar con una luz adecuada y suficiente para la realización de las tareas y ver la coloración de la piel del enfermo.
- Limitar el ruido a 25-35 db. La ASA (American Society of Anesthesiologists) recomienda niveles de ruido que permitan oir las alarmas y la variación del tono de la pulsioximetría.
- Una temperatura confortable, entre 18-24º y 50-60% de humedad, incrementa la seguridad y la eficiencia.
- Equipo de anestesia: tomas de gases próximas a respirador y tubuladuras de distinto tamaño, posibilidad de mover el equipo sin limitaciones, adaptándolo al tipo de cirugía y a las características antropométricas del anestesiólogo.
- Contar con un número suficiente de enchufes para evitar el exceso de cables y con torres con equipos integrados de monitorización inalámbricos que eviten el “síndrome de espagueti” (Figura 4).
- Contar con sistemas de registro y comunicación accesibles.
- Disponer de mobiliario ergonómico, como sillas de ruedas con apoyo lumbar. El tamaño mínimo recomendado del quirófano es de 6,5 x 6,5 x 3,5 metros.
La ergonomía en la realización de técnicas
Las posturas incómodas durante la realización de técnicas en anestesiología provocan una patología osteomuscular. Aunque varias publicaciones mencionan el riesgo, hay pocos estudios sobre estas lesiones en el contexto de la anestesia. La lesión más frecuentemente descrita es la osteoartritis de la articulación metacarpofalángica del primer dedo de la mano dominante. La ventilación manual, la apertura de ampollas, la carga de jeringas o la administración endovenosa de fármacos predispone a su desarrollo.13
Ventilación manual con mascarilla (VM)
La eficacia de la VM depende de la interacción entre variables que dependen del anestesiólogo, tales como la experiencia, el tamaño de la mano o el género, así como del paciente (obesidad, anatomía facial, limitación de la movilidad cervical, barba o dentadura) que dificultan la adaptación de la mascarilla facial.19, 20
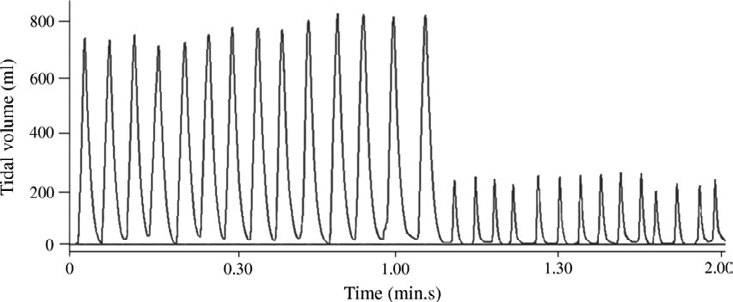
La posición ergonómica de la mano mejora la eficacia de la ventilación y disminuye la fatiga muscular20 y los efectos adversos de la hipoventilación, distensión abdominal y el riesgo de regurgitación18. El descenso en el volumen tidal (VT) durante la VM demuestra la fatiga muscular de la mano en ventilaciones prolongadas18 (Figura 5). Se han propuesto diseños más ergonómicos de mascarillas, y en lo posible reducir el tiempo de VM, sustituyendo al profesional cada dos minutos. Realizar la VM automática que permite utilizar ambas manos sobre la mascarilla ha demostrado una mayor eficiencia y una menor distensión abdominal y menor fatiga muscular12, comparada con la VM con bolsa revervorio.
Intubación orotraqueal (IOT)
La laringoscopia directa para IOT requiere elevar la musculatura orofaríngea para alienar la laringe con la cavidad oral y así conseguir una visión de la glotis. Dicha maniobra requiere una actividad mental pero también física por parte del anestesiólogo.25 La postura corporal ergonómica durante la intubación sería una mínima flexión de rodillas y una mínima flexión de tronco y cuello21,22,23. La realización de la maniobra de IOT requiere la implicación de casi todos los músculos de la extremidad superior y hombro izquierdo durante un corto espacio de tiempo; los músculos implicados que requieren mayor contracción son el bíceps braquial, el tríceps braquial y el deltoides. La fatiga muscular es un problema importante durante la laringoscopia directa, especialmente en el caso de una vía aérea compleja, descrita en algunas series con una frecuencia del 1%-5%26. Se han descrito fallos de intubación de 13%-30%27, fundamentalmente en pacientes obesos o con alteraciones de la vía aérea.
Por ello se han diseñado nuevos dispositivos más ergonómicos, que facilitan la realización de la intubación en menos tiempo y con una menor fatiga muscular21.El vídeolaringoscopio demostró la necesidad de una flexión menor que el laringoscopio clásico en todos los ángulos estudiados23. Por tanto, la utilización del vídeolaringoscopio13,1,13,8 o el airtrak13,8 ha demostrado mejores condiciones ergonómicas durante la inducción de la anestesia.
Bloqueos nerviosos periféricos, guiados por ecografía
El incremento de la utilización de la ecografía en anestesiología ha sido exponencial en los últimos años en la canalización de accesos vasculares, en la ecocardiografía transesofágica y, sobre todo, en los bloqueos regionales en el ámbito quirúrgico o en las unidades del dolor.29
En relación con las técnicas anestésicas ecoguiadas, las distintas publicaciones sugieren una mayor eficacia y seguridad29 que las mismas técnicas no ecoguiadas, reduciendo en la anestesia regional la punción vascular y la inyección intraneural o intravascular del anestésico local. Sin embargo, la realización de esta técnica requiere el desarrollo de habilidades psicomotoras para lograr visualizar la zona anatómica, identificar el avance y la punta de la aguja y la distribución del anestésico local en los bloqueos de nervios periféricos. Algunos autores33 han relacionado una mala ergonomía con una mayor fatiga y un menor éxito de la técnica, sobre todo en residentes y durante el aprendizaje de los bloqueos. En los últimos años se han descrito incluso lesiones osteomusculares entre los anestesiólogos en relación con la utilización de la ecografía. Todo ello ha llevado a considerar aspectos ergonómicos que han sido ya previamente estudiados en el empleo de la ecografía diagnóstica. Junto al diseño de los aparatos es fundamental adoptar una posición ergonómica durante su utilización, la enseñanza de estas habilidades reduce el riesgo de aparición de lesiones.32, 33
La sociedad americana de ecografía para el diagnóstico médico (SDMS), en su reciente publicación de 201828, reporta una incidencia de hasta un 90% de alteraciones musculoesqueléticas de distintos grados entre los profesionales a lo largo de su vida profesional, lo que supone un gran impacto económico. Los principales factores de riesgo descritos relacionados con lesiones son28: la presión ejercida con el transductor; la posición corporal (flexoextensión de la muñeca, agarre en pinza del transductor, abducción del hombro, rotación de cuello y del tronco); los puntos de apoyo (codo, cadera, etc.) y la repetición frecuente de la técnica. Por otra parte, describe las principales lesiones. (Figura 6)
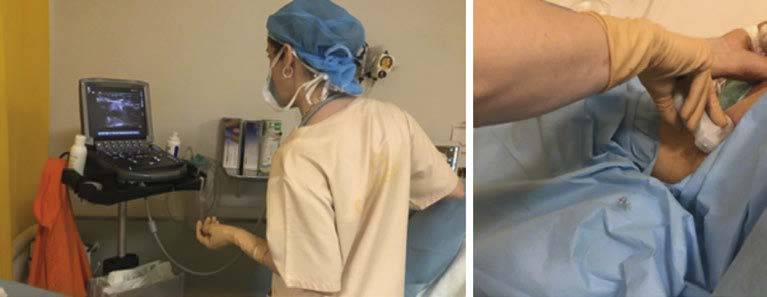
- Hombro: la abducción del hombro junto con la contractura muscular ejercida para mantener la presión de la sonda pude dar lugar a compresión en el manguito de los rotadores y a microtraumas musculares.
- En espalda y tronco como consecuencia de la torsión del tronco y el cuello, acompañada de la abducción del brazo.
- En la mano y muñeca se han relacionado con posturas forzadas en flexoextensión, junto con la fuerza aplicada sobre la sonda.
Las principales lesiones descritas en el contexto de la anestesiología son lesiones leves. Sin embargo, sin una prevención y el tratamiento adecuados pueden llegar a convertirse en crónicas e incapacitantes: hombro (76%), cuello (74%), muñeca (59%), espalda (58%), y manos (55%).29 Son similares a las descritas en el contexto de la ecografía diagnóstica.28
Se han propuesto estrategias para mantener una ergonomía adecuada en la realización de técnicas guiadas por ecografía en anestesiología29:
- Camilla regulable en altura con soportes retráctiles que disminuyan la distancia al paciente.
- Silla con ruedas ajustable en altura. xix. Iluminación indirecta que no interfiera con el monitor.
- Colocar el ecógrafo en el lado opuesto y alineado con el eje visual del anestesiólogo y la zona anatómica del paciente.
- No girar la cabeza más de 45º. xxii. Sentarse, adecuar la altura y apoyar el brazo sobre la cama.
- Evitar agarrar el transductor en pinza; cogerlo con la mano en su parte inferior apoyando los dedos sobre la piel del paciente para lograr una mayor estabilidad, limitando la presión.
- Evitar posiciones de flexoextensión y la torsión de la muñeca, el cuello, el tronco y los hombros.
- Contar con equipos de ecografía con diseños más ergonómicos, portátiles, y con mejor calidad de imagen.
- La posición del transductor y aguja en plano ha demostrado ser más ergonómica y aumenta la visualización de la punta.34
La SDMS recalca que, junto con la importancia del diseño ergonómico de los equipos, debe mantenerse una cultura de seguridad de todos los implicados, fabricantes, proveedores, educadores y profesionales, para disminuir la incidencia de lesiones osteomusculares en los profesionales, y propone una guía de actuación, ya publicada en 2003 y actualizada en 2017: The Industry Standards for the Prevention of Work Related Musculoskeletal Disorders in Sonography.
Puntos clave
- El anestesiólogo desarrolla su trabajo en un medio complejo y exigente. Su toma de decisiones y su actuación precisa el control e integración de información procedente de múltiples variables visuales, auditivas y táctiles. El desarrollo de la bioingeniería aplicada a la anestesia ha incrementado la seguridad, aunque también se asocia a un mayor desafío clínico. En este entorno, la realización de ciertas técnicas requiere un estado de alerta superior y posiciones corporales inadecuadas. Se han reconocido los beneficios potenciales de la aplicación de la ergonomía en la práctica anestésica, los cuales incrementan la seguridad y reducen el estrés, la fatiga y las lesiones osteomusculares.
- La incorporación de la ergonomía en la formación médica a residentes y en la formación continuada a los anestesiólogos, así como en la utilización de nuevos dispositivos; la incorporación del anestesiólogo al diseño ergonómico de su medio de trabajo y del equipo que utiliza o el control de los factores humanos mediante la simulación y la cultura de seguridad son claves para aumentar la seguridad y la eficacia y reducir los riesgos de lesiones.30
- Son precisos más estudios y nuevas líneas de investigación que identifiquen la incidencia de las alteraciones y lesiones, los factores de riesgo y las medidas a aplicar en el campo de la ergonomía para anestesiólogos.
Bibliografía
- Pfeffer S, Maier T, Stricker E, Rall M, Trick M. Cognitive ergonomics and informatory load in anesthesia. Biomed Tech. 2012;57(Suppl 1):947-50.
- Raghavendra Rao RS. Ergonomical aspects of anaesthetic practice. Indian J Anaesth.2016 ; 60(5):306-311.
- Robert Loeb. Operating room manual. Ergonomics and workflow. American Society of Anesthesiologist. 2011: p37-41. https://www.asahq.org/standards-and-gudelines/ resources-from-asa-committees/-/media/.
- Decker K, Bauer M. Ergonomics in the operating room - from the anesthesiologist’s point of view, Minim Invasive Ther Allied Technol 2003; 12:268-77.
- Carayon P, Wetterneck TB, Rivera-Rodriguez AJ, Hundt AS, Hoonakker P, Holden R, Gurses AP. Human factors systems approach to healthcare quality and patient safety. Appl Ergon 2014;45(1):14-25.
- Carayon P, Xie A, Kianfar S. Human factors and ergonomics as a patient safety practice. BMJ Qual Saf 2014;23:196-205.
- Loeb RG, Weinger MB, Berry JM. Ergonomics of the anesthesia workspace. In: Ehrenwerth J, Eisenkraft JB, Berry JM. Anesthesia equipment: principles and applications. 2nd ed. Philadelphia, PA: Elsevier&Saunders, 2013. p. 485-506.
- Howard SK, Rosekind MR, Katz JD, Berry AJ. et al. Fatigue in anesthesia: implications and strategies for patient and provider safety. Anesthesiology. 2002;97(5):1281-94.
- Weinger MB, Reddy SB, Slagle JM. Multiple measures of anesthesia workload during teaching and nonteaching cases. Anesth Analg 2004;98:1419-25.
- Barbeito A, Lau WT, Weitzel N, Abernathy JH 3rd, Wahr J, Mark JB. FOCUS: the Society of Cardiovascular Anesthesiologists’ initiative to improve quality and safety in the cardiovascular operating room. Anesth Analg. 2014 119(4):777-83.
- Friesdorf W, Konichezky S, Gross Alltag F, Schwilk B. Ergonomics applied to anaesthesia record keeping. Int J Clin Monit Comput 1993;10:251-259.
- Neily J, Silla ES, Sum-Ping SJT, Reedy R, Paull DE, Mazzia L, et al. Anesthesia Adverse Events Voluntarily Reported in the Veterans Health Administration and Lessons Learned. Anesth Analg 2018; 126:471.
- Thomas I, Carter JA. Occupational hazards of anaesthesia. Contin Educ Anaesth Crit Care Pain. 2006;6:182-7.
- Konkani A, Oakley B, Bauld TJ. Reducing hospital noise: a review of medical device alarm management. Biomed Instrum Technol. 2012;46(6):478-87.
- Endsley MR, Hoffman R, Kaber D, Roth E. Cognitive engineering and decision making: an overview and future course. J Cogn Eng Decis Mak. 2007;1:1-21.
- Weinger MB, Wiklund M, Gardner-Bonneau D. Handbook of human factors in medical device design. Boca Raton, Florida: Taylor & Francis, 2011.
- Fletcher GC, McGeorge P, Flin RH, Glavin RJ, Maran NJ. The role of non-technical skills in anaesthesia: a review of current literature. Brit J Anaesth. 2002;88(3):418-29.
- Khoury A, De Luca A, Sall FS, Pazart L, Capellier G. Performance of manual ventilation: how to define its efficiency in bench studies? A review of the literature. Anaesthesia 2015; 70: 985-92.
- Marjanovic N, Le Floch S, Jaffrelot M, L’Her E. Evaluation of manual and automatic manually-triggered ventilation performance and ergonomics using a simulation model. Respir Care 2014; 59: 735-42.
- Bauman EB, Joffe AM, Lenz L, DeVries SA, Hetzel S, Seider SP. An evaluation of bagvalve-mask ventilation using an ergonomically designed facemask among novice users: A simulation-based pilot study. Resuscitation. 2010;81: 1161-1165.
- Gaszy?ski T, Jakubiak J. Muscle activity during endotracheal intubation using 4 laryngoscopes (Macintosh laryngoscope, Intubrite, TruView Evo2 and King Vision)-A comparative study. Med Pr 2016;67(2):155-162.
- Caldiroli D, Molteni F, Sommariva A, Frittoli S, Guanziroli E, Cortellazzi P, Orena EF. Upper limb muscular activity and perceived workload during laryngoscopy: comparison of Glidescope® and Macintosh laryngoscopy in manikin: An observational study. Br J Anaesth. 2014;112(3): 563-9.
- Grundgeiger T, Roewer N, Grundgeiger J, Hurtienne J, Happel O. Body posture during simulated tracheal intubation: GlideScope videolaryngoscopy vs Macintosh direct laryngoscopy for novices and experts. Anaesthesia 2015;70:1375-81.
- de Laveaga A, Wadman MC, Wirth L, Hallbeck MS. Ergonomics of novices and experts during simulated endotracheal intubation Work. 2012; 41 Suppl 1:4692-8.
- Carlson JN, Das S, Spring S, Frisch A, De la Torre F, Hodgins J. Assesment of movement patterns during intubation between novices and experienced providers using mobile sensors: A preliminary, proof of concept study Biomed Res Int. 2015; 2015: 843078.
- Baker P. Assessment before airway management. Anesthesiol Clin 2015; 33:257-278.
- Berkow LC, Greenberg RS, Kan KH, Colantuoni E, Mark LJ, Flint PW, et al. Need for emergency surgical airway reduced by a comprehensive difficult airway program. Anesth Analg. 2009; 109:1860-9.
- Murphey S. Work related muskuloskeletal disorders in sonography. J. Diagn. Med. Sonogr 2017; 33: 356-369.
- Aguirre-Ospina OD, Felipe González-Maldonado JF, Ríos-Medina AM. Ergonomia en los bloqueos nerviosos giados por ultrasonografía. Rev Colomb Anestesiol 2015.;43(4):331-339.
- Katz JD. Occupational health considerations for anesthesiologists: from ergonomics to economics. ASA Refr Courses in Anesthesia. 2011;39:65-71.
- Gaba DM, Fish KJ, Howard SK, Burden A. Crisis Management in Anesthesiology. Saunders 2nd Edition. 2014.
- Harrison G., Harris A, Flinton DM. Can teaching ultrasound ergonomics to ultrasound practitioners reduce white knuckles and transducer grip force?. J. Diagn. Med. Sonogr 2018; doi: 10.1177/8756479318758324.
- Hoe VC, Urquhart DM, Kelsall HL, Sim MR. Ergonomic design and training for preventing work-related musculoskeletal disorders of the upper limb and neck in adults. Cochrane Database Syst Rev 2012; 8:CD008570.
- Wilson JM, Germain G, Vaghadia H, Tang R, Sawka A. In-plane ultrasound guided needle insertion ALONG or ACROSS the visual axis hand positions. Br J Anaesth 2014; 113:717-8.

