María Dolores Ruiz Sancho
TME Oftalmología
Algunos de los muchos factores que contribuyen al desgaste del médico incluyen horas de trabajo impredecibles, agotamiento mental, fatiga emocional, pacientes desafiantes y problemas relacionados con el lugar de trabajo. Además del impacto mental y emocional que la práctica de la medicina puede tener sobre el médico, hay otro aspecto que lentamente ha alcanzado niveles alarmantes: el efecto físico que las horas de práctica médica tienen en nuestros cuerpos.
Las tareas repetitivas y determinadas posturas prolongadas en el tiempo en las que se requiere gran concentración son factores de riesgo para sufrir TME ocupacionales. Diversas encuestas estructuradas entre profesionales de la salud han encontrado que muchas ramas de la medicina son físicamente exigentes, así especialidades como la odontología, la ortopedia y la oftalmología destacan en este sentido1,2,3.
El oftalmólogo cambia muchas veces de postura a lo largo del día, desde una postura sentada incómoda en la lámpara de hendidura, al microscopio quirúrgico, a veces durante varias horas o mirando a través del oftalmoscopio indirecto mientras se examina la retina desde todos los lados y ángulos, por eso los trastornos más prevalentes en oftalmología se encuentran en la zona lumbar, las extremidades superiores y la zona cervical4 y los oftalmólogos que realizan cirugía plástica ven incrementada la carga cervical en un 40% debido al peso de las gafas lupas y los fotóforos5.
Una encuesta realizada en el año 2005 a 697 oftalmólogos en Estados Unidos publicada en el em>American Journal of Ophthalmology reveló que el 51,8% de los oftalmólogos presentaba dolor de espalda, tanto en la región lumbar como cervical, y el 15% de los entrevistados afirmaron tener limitaciones en su trabajo por estas molestias en la columna. El 32,6% de los oftalmólogos que respondieron a la encuesta presentaban dolor de cuello y el 32,9% afirmó tener síntomas en las extremidades superiores como adormecimiento de las manos6.
Una encuesta realizada en el año 2015 a 518 oftalmólogos del Reino Unido reveló que el 50,6% sufría dolor de espalda y el 31,8% dolor de cuello y casi el 62% sufría uno o ambos7.
El 70% de los oftalmólogos de Arabia Saudí que participaron en una encuesta publicada en el año 2015 manifestó sufrir dolor de cuello y espalda8.
Otra encuesta más reciente, publicada en el año 2017 y realizada a 651 oftalmólogos de la India, reveló que más del 70% de los encuestados presentaban dolor de espalda; el 49% en la región lumbar, el 33% en la región cervical y el 16% presentaba síntomas en las EESS. Menos del 7% presentó un dolor intolerable y en el 61% de los casos el dolor se agravaba durante el trabajo. Dentro de sus recomendaciones sugieren realizar yoga y ejercicios regularmente, ya que el 74,3% mejoró los síntomas y aumentar el número de profesionales para no sobrecargar a los existentes9.
Las salas de examen mal diseñadas y los microscopios desactualizados con mesas de operaciones y sillas que no concuerdan son sólo algunos de los factores que pueden contribuir a los TME. Pequeñas cosas sencillas como elegir la silla adecuada con la curvatura de la espalda ideal, el respaldo de la parte inferior de la espalda y ajustar la altura y la angulación de nuestros monitores de ordenador, pueden aliviar el estrés en nuestros cuellos y espaldas.
Uno de los errores más comunes que cometemos es ajustar nuestros cuerpos al diseño de la máquina que usamos, cuando debería ser al revés. Necesitamos hacer que las máquinas funcionen para nosotros. Christopher Kent, en un editorial esclarecedor, ha resumido que el oftalmólogo debe permanecer libre de dolor y cómodo, y debemos dar nuestra opinión a los fabricantes y diseñadores para que puedan incorporar nuestras sugerencias y diseño, y producir instrumentos y máquinas más ergonómicos10.
Como hemos apuntado anteriormente, dentro de los trastornos más prevalentes en oftalmología se encuentran:
- Dolor en la zona lumbar: la malposición repetida acaba produciendo la degeneración de los discos, la herniación de los mismos e incluso la inflamación del nervio ciático, con posibles consecuencias no solo sensitivas sino también funcionales.
- Dolor en las extremidades superiores: mantener los brazos flexionados hacia arriba o hacia abajo sin soporte puede producir cervicalgias, tendinitis e inflamación de ligamentos en el túnel carpiano, con entumecimiento u hormigueo de dedos y manos. Apoyar los codos y antebrazos en superficies duras o sobre apoyabrazos mal posicionados durante el procedimiento puede provocar neuropatía cubital.
- Dolor en la zona cervical: la flexión o extensión repetida del cuello cuando uno trabaja con la lámpara, el microscopio o el ordenador puede provocar dolores crónicos y espasmos severos que pueden acelerar la degeneración del disco y su herniación.
Un pequeño dolor de cabeza molesto o dolor en el cuello pronto puede transformarse en uno recurrente y eventualmente convertirse en un problema crónico. No es de extrañar que la capacidad de pensar, analizar, diagnosticar y tratar de una persona se vea afectada cuando experimenta un dolor constante o una incomodidad.
Existe una serie de recomendaciones generales, aceptadas internacionalmente, para disminuir el riesgo de padecer TME durante la cirugía en oftalmología:
- Durante la preparación del paciente:
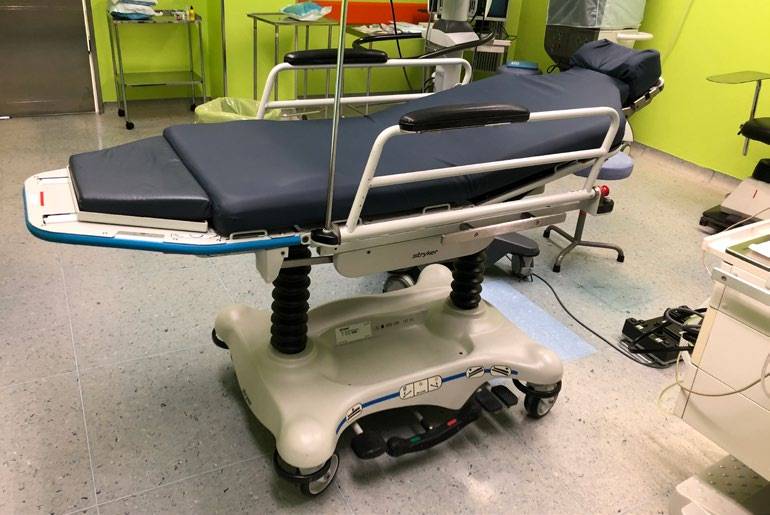
- Es importante utilizar una camilla neumática (Figura 1) para poder ajustar bien la altura del paciente y evitar así realizar esfuerzos innecesarios flexionando demasiado la espalda.
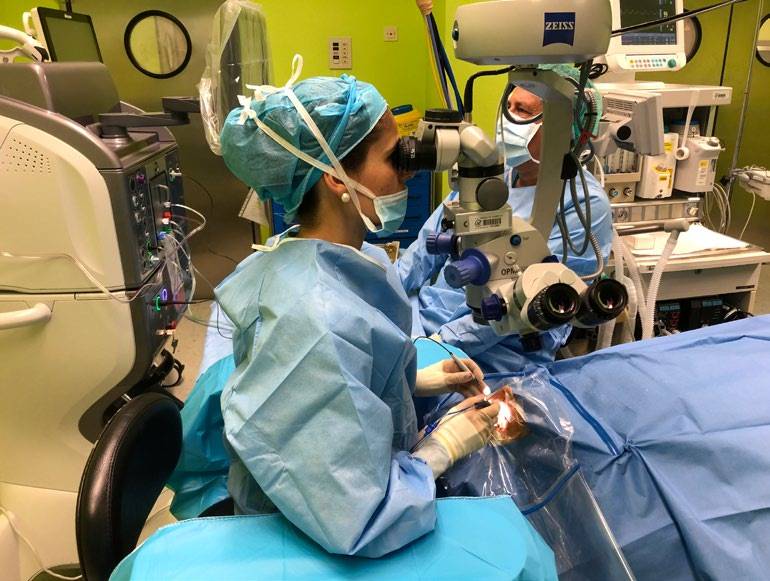
- Durante la intervención quirúrgica (Figura 2):
- Ajustar la altura vertical de los oculares del microscopio para que estén a la altura de los ojos y el cuello no se flexione más de 10º o 15º.
- Relajar los hombros y mantener los brazos arriba con los codos flexionados en 90º.
- Usar un asiento con altura ajustable, un soporte para los antebrazos y un respaldo para apoyar la lordosis lumbar.
- Los pedales a ambos lados del microscopio deben quedar al mismo nivel para que la pelvis no se incline.
- Utilizar un apoyo para la muñeca o apoyarnos en la cara del paciente.
Desde el año 2015 se ha incorporado a los quirófanos la cirugía ocular en 3D y se han realizado ya cientos de intervenciones. La principal ventaja que ofrece no solo es didáctica, porque todo el mundo en la sala ve lo mismo que el cirujano, sino porque mejora la percepción tridimensional del cirujano y le permite observar con mucho más detalle algunas estructuras del ojo. Además, con la cirugía 3D son dos cámaras las que procesan la imagen y la proyectan de forma tridimensional en una pantalla, que el cirujano observa con unas gafas 3D, por lo que el cirujano puede estar sentado cómodamente sin tener que flexionar o extender el cuello de manera prolongada y podría ser una técnica quirúrgica más ergonómica que la tradicional. De momento no hay estudios comparativos entre la cirugía con técnica convencional y la cirugía en 3D.
Además de mantener unos buenos hábitos posturales durante la cirugía, es asimismo muy importante durante nuestras visitas médicas en la consulta, donde pasamos gran parte de nuestro tiempo laboral:
Cuando trabajemos con el ordenador (Figura 3):
Cuando trabajemos con el ordenador (Figura 3):
Colocaremos el monitor y el teclado en un soporte de altura ajustable.
Los ojos deben mirar al borde superior del monitor; de esta forma reducimos no solo el riesgo de hiperextensión del cuello, sino también el riesgo de sequedad ocular al haber menos superficie ocular expuesta.
Las manos, muñecas y antebrazos deben quedar alineados con los codos.

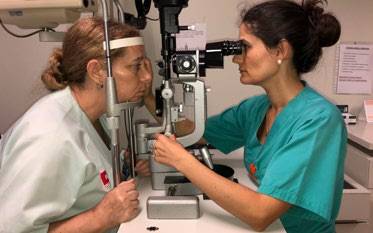
En la exploración con la lámpara de hendidura:
En la exploración con la lámpara de hendidura:
Mantener una postura neutral del tronco con la columna cervical y lumbar en lordosis y la columna dorsal en cifosis. (Figura 4)
Los pies deben estar rectos y bien apoyados en el suelo.
Buscar una superficie acolchada para reducir el esfuerzo del codo y disminuir el riesgo de neuropatía del nervio cubital.
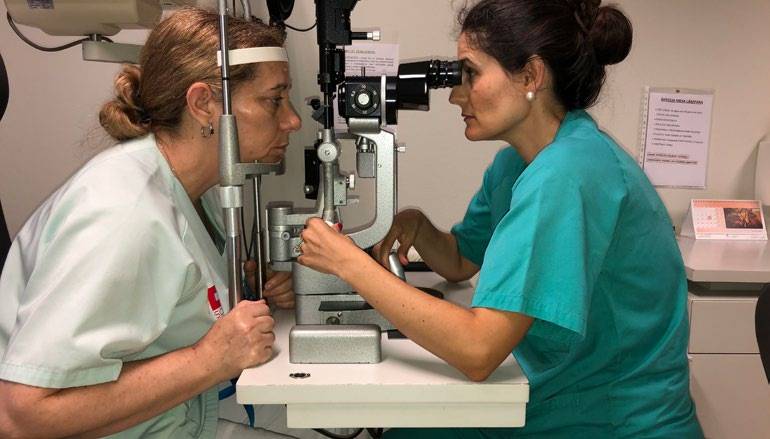
- Los taburetes, como la silla de montar Salli, están diseñados para equilibrar la pelvis en posición vertical, sostenida por los huesos isquiáticos. Esto mejora la postura de espalda. Los taburetes están disponibles con mesas de codo móviles y/o respaldos ajustables.
- Un dispositivo muy útil que nos permite ver hacia abajo en una posición más ergonómica al usar la lámpara de hendidura protegiendo nuestro cuello es el accesorio de haag-streit (www.haag-streit.com) que pocos oftalmólogos utilizan.
- En la lámpara de hendidura, muchos cirujanos se inclinan hacia adelante y extienden el cuello para alcanzar los oculares: la “depresión de la lámpara de hendidura”. (Figura 5) Mantener esta posición puede provocar dolor en el cuello y la espalda y problemas nerviosos relacionados.
- En la exploración con oftalmoscopio indirecto:
- Ajustar la altura de la silla del paciente para evitar una flexión forzada de la zona cervical empeorada por el peso del oftalmoscopio indirecto. (Figura 6)
Como siempre, es mejor prevenir que curar. La clave es la identificación de nuestros hábitos y la corrección de nuestra postura.
Necesitamos hacer que las máquinas funcionen para nosotros; es imperativo asegurarse de que la silla del examinador, la posición de la lámpara de hendidura y la altura de la silla del paciente estén ajustadas y alineadas antes de examinar al paciente. Igual que la comodidad del paciente es importante, la comodidad del médico examinador es asimismo vital.
Finalmente, si ya estás sufriendo los efectos nocivos de una mala postura, es importante dejar de autodiagnosticarse y automedicarse.
Puntos clave
- Busca la ayuda profesional de nuestros colegas de ortopedia y fisioterapia antes de que sea demasiado tarde y empieza a practicar deporte de manera regular.
- La tecnología moderna puede ayudarnos a prevenir lesiones relacionadas con el trabajo.
- Se pueden usar artilugios inteligentes como sillas ergonómicas y otros equipos para prevenir estos trastornos.
Bibliografía
- Hayes M, Cockrell D, Smith DR. A systematic review of musculoskeletal disorders among dental professionals. Int J Dent Hyg. 2009;7:159–65.]
- Knudsen ML, Ludewig PM, Braman JP. Musculoskeletal pain in resident orthopaedic surgeons: Results of a novel survey. Iowa Orthop J. 2014;34:190–6. [PMC free article]
- Gerbaudo L, Violante B. Relationship between musculoskeletal disorders and work-related awkward postures among a group of health care workers in a hospital. Med Lav. 2008;99:29–39.
- Chams H, Mohammadi SF, Moayyeri A. Frequency and assortment of self-report occupational complaints among Iranian ophthalmologists: A preliminary survey. Med Gen Med. 2004;6:1. [PMC free article]
- Sivak-Callcott JA1, Mancinelli CA, Nimbarte AD. Cervical occupational hazards in ophthalmic plastic surgery. Curr Opin Ophthalmol. 2015 Jul;26(5):392-8.doi:10.1097/ ICU.0000000000000182.
- Dhimitri KC, McGwin G, Jr, McNeal SF, Lee P, Morse PA, Patterson M, et al. Symptoms of musculoskeletal disorders in ophthalmologists. Am J Ophthalmol. 2005;139:179–81.
- Hyer JN, Lee RM, Chowdhury HR, Smith HB, Dhital A, Khandwala M. National survey of back & neck pain amongst consultant ophthalmologists in the United Kingdom. Int Ophthalmol. 2015;35:769–75.]
- Al-Marwani Al-Juhani M, Khandekar R, Al-Harby M, Al-Hassan A, Edward DP. Neck and upper back pain among eye care professionals. Occup Med (Lond) 2015;65:753–7.
- Venkatesh R, Kumar S. Back pain in ophthalmology: National survey of Indian ophthalmologists. Indian J Ophthalmol. 2017;65(8):678-682. doi: 10.4103/ijo.IJO_344_17
- Will Ophthalmology Cripple You? [Last accessed on 2016 May 12]. Available from: http:// www.reviewofophthalmology.com/article/will-ophthalmology-cripple-you.

