Dra. Silvia A Borkoski Barreiro (1) - Prof. Ángel Ramos Macías (1) - Prof. Manuel Manrique Rodríguez (2)
Impacto positivo de la intervención precoz de la hipoacusia y de las alteraciones del equilibrio en las personas mayores: Consideraciones clínicas y socio-económicas
(1) Hospital Universitario Materno-Infantil de Las Palmas de Gran Canaria. (2) Clínica Universidad de Navarra.
Introducción
Las pérdidas auditivas se pueden presentar en todos los grupos de edad, y en todos ellos tienen un impacto económico. Las tendencias demográficas actuales evidencian la creciente prevalencia de la pérdida auditiva en todo el mundo.
En la población con mayor edad, el porcentaje afectado es el más alto, ya que se añade a las posibles causas que aparecen previamente a la pérdida de audición que acontece con la edad. Se estima que hasta el 18% de la población mayor de 65 años presenta una pérdida auditiva, lo que la convierte en la tercera patología crónica después de la artrosis y la hipertensión1 y aumenta al 40% en la población mayor de 80 años (Figura 1 y 2). Las sociedades desarrolladas presentan un porcentaje cada vez mayor de población anciana, por lo que cada vez su patología comporta un mayor impacto en la salud general de la población.
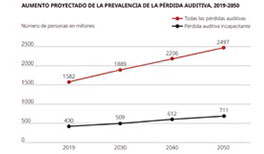
Figura 1.
Aumento Proyectado de la Prevalencia de la Pérdida Auditiva. Informe mundial sobre la audición. OMS2.
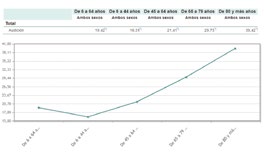
Figura 2.
Encuesta de Discapacidad, Autonomía Personal y Situaciones de Dependencia 2008. INE.32
La pérdida auditiva que sobreviene con la edad comporta una disminución apreciable en la calidad de vida y una repercusión económica evidente, tanto más evidente cuanto mayor es la población anciana, y que debe ser soportada en gran parte por los propios pacientes, al menos en nuestro país, aunque no difiere mucho de lo que pasa en EE. UU.4 Sorprendentemente, son pocas las publicaciones científicas que analizan las implicaciones económicas de la presbiacusia4,5, pero cualquier otorrinolaringólogo sabe las dificultades a las que se enfrentan muchos de sus pacientes cuando tienen que sufragar el tratamiento.
La pérdida auditiva es a menudo un problema silencioso
En la gran mayoría de los casos, la familia y los amigos son más conscientes del problema que el paciente. Por otro lado, aunque parece prudente para los profesionales de la salud realizar un cribado para la detección de una de las enfermedades crónicas más prevalentes que afectan a los pacientes mayores, por desgracia esto no es llevado a la práctica. Desafortunadamente si bien los audífonos y los implantes cocleares han demostrado ser medios eficaces para tratamiento de la pérdida de audición, la tasa de penetración de los usuarios está entre 10% y 25%. Estos datos demuestran que hoy en día es necesario avanzar más en los enfoques globales del problema, facilitando la sensibilización de los profesionales sanitarios, y de la sociedad en general, y la implementación de programas de detección precoz, diagnóstico e intervención, con un monitoreo óptimo para asegurar el logro de los beneficios deseados.
Las causas de esta baja tasa en la aplicación de ayudas auditivas pueden ser las siguientes:
- Negación del problema por la persona afectada.
- Retraso en el momento de la adaptación de audífonos e implantes cocleares, en un sistema auditivo no estimulado durante un período de tiempo excesivo.
- Desajuste entre las expectativas y los resultados obtenidos.
- Estigma social asociado a la pérdida de audición que, como consecuencia del envejecimiento, conlleva una resistencia del paciente para llevar un audífono visible.
- Abordaje parcial del problema, centrándose exclusivamente en el tratamiento de la pérdida de audición, olvidando que esta deficiencia aparece en un contexto de múltiples problemas asociados que también deben ser considerados.
- Control inadecuado de los audífonos empleados.
Consecuencias de la presbiacusia y de los trastornos del equilibrio. Su impacto económico
El impacto de la presbiacusia y de los TE en una población que envejece, como es el caso de Europa, es alto. Si la pérdida de audición y los trastornos del equilibrio no son adecuadamente diagnosticados y tratados, se produce un impacto negativo sobre la posibilidad de envejecer de manera activa y saludable para la población europea y mundial. Como ya se ha venido señalado en este documento, la presbiacusia y los TE van a generar una serie de efectos que menoscaban la calidad de vida de nuestros mayores:
- Impacto funcional. La pérdida auditiva y de autonomía en la movilidad reducen la calidad de vida a través de diferentes mecanismos: dificultad para la comunicación, aumento del aislamiento social, reducción de la capacidad de participar en todas las áreas de la vida social y contribuir a otros problemas de salud.
- Impacto socio/emocional y salud. La pérdida auditiva puede aumentar el riesgo de problemas de salud mental: ansiedad, paranoia y depresión, son riesgos para considerar. Las personas con pérdida auditiva se encuentran sobre-representados entre las muestras de pacientes que sufren de psicosis paranoides en las últimas etapas de la vida y las personas mayores con pérdida de audición presentan más probabilidades de desarrollar depresión comparadas con aquellas sin pérdida de audición.
- Impacto cognitivo. Un nutrido número de publicaciones6,7 muestran que la pérdida de audición en personas mayores está asociada con la demencia de una manera independiente, lo cual contribuye al conocimiento de aquellos factores que contribuyen al descenso de la función cognitiva en nuestros mayores.
- Impacto económico. La repercusión económica depende de:
- Número de individuos afectados: porcentaje de afectados y número de ancianos en función de la pirámide poblacional.
- Lucro cesante: coste del trabajo no realizado por las limitaciones inducidas por la pérdida auditiva.
- Costes derivados por las pruebas diagnósticas y seguimiento de su enfermedad.
- Tratamiento de la pérdida auditiva: a) Prevención. b) Adaptación del domicilio y del lugar de trabajo. c) Adaptación protésica. d) Ocasionales procedimientos quirúrgicos: vibradores osteointegrados, implante coclear y prótesis activas de oído medio.
1. Número de individuos afectados
Como ha sido previamente descrito en la introducción de este capítulo nos encontramos ante una deficiencia altamente prevalente y con expectativas de incremento dadas la ampliación en la supervivencia. Obviamente, ello influirá en el impacto económico que la presbiacusia producirá sobre las personas y las instituciones.
2. Lucro cesante
La pérdida de audición genera una pérdida de ingresos, pérdida de empleo (las tasas de desempleo son más altas), aumento de en las tasas de bajas por enfermedad, reducción en las oportunidades para la progresión de su carrera profesional, y dificultades para recuperar el empleo. Se estima, que el coste en Europa de las pérdidas de audición no tratadas para 2025 es de 213 billones de euros. Así mismo, se estima que aproximadamente 900 millones de personas en el mundo padecerán una hipoacusia, de las cuales 90 millones pertenecerán a Europa8,9. Los costes anuales, directos e indirectos, de las pérdidas de audición no tratadas en diferentes países europeos oscila entre 32.000 millones de euros en Alemania, 23.400 millones de euros en Francia, 22.000 millones de euros en Reino Unido, 21.300 millones de euros en Italia, 16.300 millones de euros en España y 14.000 millones de euros en Polonia10.
“The real cost of Hearing Loss”, un informe de The Ear Foundation (2014)11 muestra el costo real de la pérdida auditiva de adultos y la posibilidad de reducir su impacto mediante el acceso a las últimas tecnologías en el tratamiento de la hipoacusia y de los TE. O’Neil12 ha demostrado que el coste económico de NO proporcionar soluciones tecnológicas para el tratamiento de la hipoacusia es superior al de haberlo proporcionado. Los Sistemas Sanitarios en Europa necesitan calcular el coste real generado por las pérdidas de audición. No proporcionar audífonos, implantes de conducción de vía ósea, implantes cocleares u otras soluciones auditivas, debe ser considerado como un riesgo importante. Ello da lugar hoy a costosas demandas sobre los Sistemas Sanitarios y generará relevantes gastos en cuidados sociales en el futuro. Proporcionar hoy ayudas para el tratamiento de la hipoacusia cambia las vidas de las personas y ahorra dinero a la sociedad. Un estudio en EEUU13 comparó personas portadoras o no de audífonos; aquellas con una hipoacusia severa no usuarias de audífonos tenían tasas de desempleo de casi el doble de las observadas en los que sí utilizaban audífonos, 15,6% versus 8,3%. Los resultados obtenidos con los implantes cocleares también ofrecen oportunidades en el mundo laboral. Monteiro14 describe que aquellos pacientes tratados con implantes cocleares incrementaron significativamente sus ingresos respecto a los que tenían antes de la implantación. Clinkard15 en un estudio encontró que mientras el 60% de los pacientes estaban desempleados antes de acceder a un implante coclear, después de ser tratados con él la tasa de desempleo se redujo al 49%. Huarte16, en un estudio, aplicando un cuestionario para la valoración de la satisfacción laboral en pacientes tratados con implante coclear, aprecia que el 93,05% de ellos se sienten más motivados para ir a trabajar, un 79,31% se consideran más competentes y un 67,23% mejoraron sus relaciones interpersonales en el ámbito de trabajo un año después de la activación del implante coclear. El trabajo concluye que el implante coclear proporciona una ayuda positiva en la esfera profesional al igual que en las destrezas sociales al beneficiar la capacidad de comunicación de los pacientes implantados.
Las caídas constituyen la causa más frecuente de traumatismos fatales y no-fatales, con un coste económico estimado en EEUU de 67,7 mil millones de dólares. Entre los factores de riesgo modificables descritos, se hace alusión a las medicaciones, problemas visuales, debilidad de extremidades inferiores y déficit de vitamina D, pero sorprendentemente, no se menciona la hipoacusia como factor predisponente, aunque como hemos señalado en este documento, existen evidencias científicas que muestran una asociación entre caídas e hipoacusia.
Como también se ha descrito en este documento, el deterioro cognitivo es una de las consecuencias de la hipoacusia en las personas mayores. En 2010 la prevalencia estimada de demencia en mayores de 70 años en EEUU era del 14,7%15. Cada año, entre 6 y 9 millones de personas sufren de demencia en Europa. El coste económico anual por persona en EEUU atribuible a demencia, publicado en 2013, fue de 56.290 dólares americanos17. En Europa, el coste económico directo e indirecto de todas las enfermedades cerebrales excede los 790 billones de euros, en comparación con los 200 billones relacionados con enfermedades cardiovasculares o 150 billones gastados en cáncer18. En 2009, el coste de la demencia, en personas mayores de 60 años, supuso un 0,79% y 0,77% del producto interior bruto de Francia e Italia, respectivamente19. Un inadecuado manejo de la hipoacusia puede dar lugar a costes adicionales. Se ha estimado que al menos se podría ahorrar 28 millones de libras esterlinas de los servicios Sociales en Reino Unido, si la hipoacusia se hubiera tratado adecuadamente en pacientes con demencia severa, retrasando así su necesidad de admisión en residencias con el coste económico correspondiente20.
3. Costes derivados por las pruebas diagnósticas y seguimiento de su enfermedad
El proceso diagnóstico está cubierto por la sanidad pública y por las sociedades de seguros privados. Comporta el seguimiento auditivo de la población por encima de 65 años al menos de manera bianual. El estudio audiológico de screening es sencillo y podría llevarse a cabo mediante la utilización de cuestionarios auditivos, lo cual reduciría los gastos, pero el de indicación debe realizarse con audiometrías tonales y verbales, con umbrales de confort, lo que ya tienen una repercusión económica.
4. Tratamiento de la pérdida auditiva
a. Costes en la prevención de la presbiacusia
Según el último informe sobre la audición de la OMS, publicado en marzo 202121, existen actualmente 1.500 millones de personas con algún tipo de pérdida auditiva, subrayando la necesidad de actuar con rapidez para prevenir y tratar las pérdidas auditivas, invirtiendo y ampliando el acceso a los servicios de atención otológica. La hipoacusia puede prevenirse a lo largo de la vida a través de intervenciones de salud pública. La detección precoz es el primer paso para tratar una pérdida auditiva y, en el adulto, el cribado audiológico o la revisión sistemática puede ayudar a la detección temprana de una pérdida auditiva. Por el momento no se ha podido demostrar su utilidad por lo que no suponen un gasto añadido22.
La mayoría de las pérdidas auditivas que acontecen con la edad tienen una base genética, pero pueden verse acentuadas por ototóxicos y exposición a ruido, entre otros factores22.
- La utilización de ototóxicos es evitable en la medicina extrahospitalaria, pero no siempre en el tratamiento de enfermedades más agresivas atendidas en el medio hospitalario. Así, la utilización de quimioterápicos como el cisplatino o los aminoglucósidos puede producir ototoxicidad. Actualmente, ya existen test genéticos que nos permiten identificar a los pacientes con riesgo de padecer esta ototoxicidad, y evitar su uso o en su defecto ajustar las dosis de una manera más precisa. Esto también supone un gasto.
- La exposición a ruido, tanto laboral como recreacional, puede ser disminuida y, consiguientemente, sus consecuencias, que se suman a la presbiacusia. Que la legislación marque limitaciones solo supone un gasto muy aceptable para la segunda causa de pérdida auditiva22, la exposición al ruido, después de la relacionada con la edad. La exposición laboral está legislada, y se establece la obligatoriedad de utilización de protección auditiva, así como la limitación de ruido emitido por el aparataje utilizado. Esto también tiene un gasto, que ocasionalmente es inútil, por no ser utilizado. Es adecuado recordar a nuestros pacientes con exposición a ruido la alta conveniencia de utilizar sistemas de protección. Lo mismo se puede decir de la exposición recreacional. En la caza, la utilización de cascos automáticos, que se cierran frente a la exposición a un tiro, es efectiva, y comporta un gasto asumible (300-600€), que corre por parte del cazador. La licencia de caza debe exigir un control médico que incorpore audiometrías y que permita identificar precozmente las consecuencias de dicha actividad. Actualmente, tal vez la causa más temible de exposición a ruido durante muchas horas y a niveles lesivos se da en la utilización de sistemas de audio del tipo MP3, especialmente con auriculares de inserción. En Europa existe una normativa, que limita su salida a 100 dB, con lo que se limita su capacidad dañina. No obstante, la posibilidad de ser utilizados durante muchas horas y su coincidencia con factores genéticos que favorezcan la aparición de trauma acústico pueden terminar dando lugar a una pérdida auditiva posiblemente solo reconocible con el pasar de los años22.
- La pérdida de audición inducida por ruido en ocasiones se acompaña de acúfenos, que juntos afectan de manera importante la calidad de vida de las personas provocando enormes pérdidas económicas. Establecer estrategias preventivas, como educar a la población sobre la salud auditiva ayudaría a reducir el daño de la pérdida auditiva inducida por el ruido23.
b) Adaptación de medios públicos, domicilios y lugares de trabajo
En España el Real Decreto 505/2007, de 20 de abril24, aprueba las condiciones básicas de accesibilidad y no discriminación de las personas con discapacidad para el acceso y utilización de los espacios públicos urbanizados y edificaciones y la Orden de VIV 561/2010, de 1 de febrero25, desarrolla el documento técnico. Mientras que en la Ley 7/2010, de 31 de Marzo26, General de la Comunicación Audiovisual se especifica en uno de sus artículos que las personas con una discapacidad visual o auditiva tienen derecho a acceder a la comunicación universal en igualdad de condiciones que el resto de las personas.
Cines, iglesias, teatros y auditorios deben adaptarse para los pacientes portadores de prótesis auditivas. Estos gastos suelen recaer en la iniciativa privada (empresarios del sector) e instituciones locales. Desgraciadamente, en España no existe una legislación nacional, sino solo pequeños intentos locales que obliguen a la adaptación de estos locales.
Respecto a la adaptación de domicilios y lugares de trabajo, comporta la adaptación de timbres, la instalación de teléfonos con controles de volumen y, particularmente, la televisión (sistemas infrarrojos o altavoces dedicados). Estos gastos recaen sobre el paciente. Se puede estimar en 10€ anuales, aunque es difícil dar cifras.
En los lugares de trabajo la empresa debe modificar y ajustar las condiciones de trabajo a la persona con discapacidad auditiva. El principal objetivo de estas adaptaciones es que el trabajador escuche correctamente la voz humana en conversaciones presenciales o telefónicas, así como evitar el ruido excesivo y la reverberación del sonido. Pueden ser medidas de fácil aplicación como reubicar aparatos ruidosos alejados del trabajador, buenos niveles de iluminación para facilitar la lectura de los labios, etc. En España el Estatuto de los Trabajadores responsabiliza al empresario de adaptar el puesto de trabajo a las circunstancias personales y físicas de cada trabajador y el Estado establece ayudas y subvenciones a la empresa para llevar a cabo esta adaptación.27
c y d) Adaptación protésica y procedimientos quirúrgicos: vibradores osteointegrados, implante coclear y prótesis activas de oído medio
Las intervenciones quirúrgicas para recuperar audición o permitir la implantación de dispositivos auditivos, están habitualmente cubiertas por la sanidad pública y de manera parcial por compañías de seguro médico privado. El coste de los dispositivos empleados en estos procedimientos no está habitualmente cubierto por las compañías de seguros, y puede ir de 8.000 a 21.000€ (implantes de conducción de vía ósea, implantes de oído medio e implante coclear).
En España de acuerdo con la normativa que regula la prestación ortoprotésica del Sistema Nacional de Salud, no se considera al adulto mayor como posible beneficiario en la financiación de las ayudas para la audición para pacientes hipoacúsicos; por lo que la adaptación protésica recae sobre el paciente concreto. Los audífonos son la herramienta principal en la rehabilitación no médica para personas con pérdida auditiva. La adaptación protésica resulta cara, hasta el punto de que en ocasiones es inasequible para la mayoría de la población con pérdida auditiva relacionada con la edad; ya que suele ser bilateral, exige la utilización habitualmente de prótesis digitales y, con frecuencia, extras como streamers o micrófonos inalámbricos. Los precios de una adaptación bilateral oscilan entre los 2.500 y los 6.000€. Por otro lado, comporta el gasto de baterías (15-20€ mensuales), y los equipos deben ser reemplazados a lo largo del tiempo. La expectativa de uso de unas prótesis es de 5-7 años, especialmente por desarrollo tecnológico, aunque puede alargarse hasta los 10. Existen datos de Estados Unidos (año 2010), en los que se habla del coste en el primer año del tratamiento, que incluye: audiometría de screening, audiometría de diagnóstico y adaptación, y adaptación protésica binaural. Se establece un precio de 1.292$ por persona afecta, costo que es sorprendentemente bajo si lo comparamos con las cifras españolas, que, según nuestra experiencia, no bajaría de los 2.000€ para una adaptación bilateral, e incluso pueden llegar a 4.000€. El gasto de mantenimiento de unas prótesis auditivas, pequeñas reparaciones y sustituciones, así como la ocasional sustitución por pérdida o lesión irrecuperable, puede considerarse el 10% de su costo de manera anual. Así, con una adaptación bilateral, y repartiendo a lo largo de su vida útil (7 años) el gasto de compra, mantenimiento y baterías podemos llegar a una estimación de 3.000€ + (10% anual) 300 x 7 + (baterías) 1.260€, o lo que es lo mismo: 6.360€ en 7 años, o en torno a 910€ anuales para los pacientes amplificados. Vivimos en un país cuya población tiene una media de edad elevada, que además va en aumento. La población total con 65 o más años, según el Instituto Nacional de Estadística pasaría, por otro lado, de 8.156.548 en 2013 a 9.276.980 en 2021. Así, en este 2013, estableciendo un porcentaje de hipoacusia que va del 18% a los 65 años a en torno al 40% a los 80 años, y haciendo una estimación media de carácter conservador del grupo de 65 o más años del 20%, se puede prever que en torno a 1.631.870 ciudadanos en 2013 y 1.855.396 pacientes en 2021 presentan o presentarán presbiacusia, de los que, teóricamente, todos serían susceptibles de amplificación auditiva. De una manera más real, se requiere un cierto nivel de pérdida auditiva, y unas capacidades intelectuales y voluntad de utilización, así como unos restos auditivos suficientes que hacen razonable pensar que en torno al 70% de ellos requieran su utilización. Con estas cifras el costo a 910€ por individuo, suponen 1.482 millones de euros en 2013 y 1.685 millones en 2021. Es verdad que, actualmente, el porcentaje de individuos adaptados no llega al 25% de los que lo requerirían, por lo que estas cifras se ven proporcionalmente disminuidas. En buena medida es el costo del tratamiento de la presbiacusia lo que hace que la mayoría de la población no acceda a ella.
Impacto positivo del tratamiento de la presbiacusia y los trastornos del equilibrio
En las últimas décadas se ha producido una revolución en la eficacia y poder de la tecnología de la comunicación, incluyendo audífonos, implantes de conducción de vía ósea, implantes cocleares y otras ayudas auditivas. Los Sistemas Sanitarios de Salud se encuentran en una mejor posición para enfocar correctamente aquellos problemas de salud y sus consecuencias sociales provocados por las pérdidas de audición y los trastornos del equilibrio.
Audífonos
Los audífonos constituyen una eficaz y bien aceptada solución para el tratamiento de la hipoacusia que arroja un 80-90% de utilización en diferentes estudios llevados a cabo. También conocemos por revisiones sistemáticas que los audífonos constituyen una intervención coste efectiva28-30. Las personas usuarias de audífonos presentan tasas de empleo de casi el doble que de aquellas que no lo hacen13.
Una revisión sistemática de la literatura médica llevada a cabo por la “American Association of Audiology Task Force” concluyó que los audífonos mejoran la calidad de vida de sus usuarios reduciendo los efectos negativos de la hipoacusia sobre aspectos psicológicos, sociales y emocionales31. Estudios más recientes sobre calidad de vida han señalado el efecto beneficioso de los audífonos32-34. También se han reportado resultados positivos en aquellos usuarios de audífonos, respecto a los no usuarios, que describen una mejoría en su socialización, salud mental y física35. El uso de audífonos mitiga el riesgo de dependencia social y de muerte precoz36,37, y su efecto es positivo sobre la depresión38.
Cada vez son más los estudios que demuestran la posibilidad de reducir el deterioro cognitivo con el empleo de audífonos. Un extenso estudio francés realizado de forma randomizada en una cohorte de 3.670 pacientes de 65 años o más demuestra el beneficio de la estimulación de la vía auditiva con el empleo de audífonos. Dicho estudio comenzó en 1989-1990 y los participantes han sido regularmente evaluados durante 25 años. El estudio concluye que la hipoacusia está asociada con una aceleración del deterioro cognitivo en adultos mayores y que en aquellos que utilizan audífonos este proceso se atenúa de forma signiticativa39.
Implantes cocleares
Los implantes cocleares, en líneas generales, son empleados en aquellas personas que padecen una pérdida de audición de grado severo-profundo. Desde su introducción en la década de los 80, son numerosos los estudios que demuestran su capacidad de restablecer el acceso a la palabra hablada de aquellos pacientes con pérdidas severo-profundas, indistintamente de la edad a la que sean implantados40.
Los implantes cocleares, al restaurar la percepción auditiva, reducen la prevalencia de acúfenos, mejoran la calidad de vida, disminuyen los síntomas asociados con depresión y mejoran globalmente sus capacidades cognitivas41-43.
Los beneficios de una implantación coclear en términos de coste-beneficio han sido bien establecidos por una serie de revisiones sistemáticas e investigaciones44. Una revisión realizada en 2011 concluyó que la implantación unilateral muestra un balance costo-beneficio positivo, incluyendo dentro de esta asunción a los adultos mayores45. El empleo de implantes cocleares bilaterales está formando parte de la práctica clínica habitual en los últimos años, tanto de forma simultánea como secuencial46,47. Los implantes cocleares bilaterales ofrecen una superior capacidad para la localización de sonidos y discriminación del habla en ruido, en comparación con la implantación unilateral en adultos48,49. Una reciente evaluación económica en adultos tratados con implantes cocleares bilaterales secuenciales en Canadá, demostró ratios positivos de coste-beneficio50. Otro estudio randomizado multicéntrico realizado en Europa que compara el uso unilateral versus bilateral de implantes cocleares en una población adulta postlocutiva, concluye en el balance positivo coste-beneficio en aquellos pacientes con expectativas de vida igual o superior a 5-10 años51.
La audición es importante para el mantenimiento del equilibrio. Tradicionalmente, el equilibrio postural corresponde a un proceso donde el correcto funcionamiento del sistema músculoesquelético depende de la adecuada interacción de los subsistemas somato-sensorial, vestibular y visual. Un fallo en uno de estos subsistemas afecta al mantenimiento del equilibrio. Es posible que este fallo pueda ser compensado por la actuación sobre otro subsistema, como es el de la audición. Como también ha sido comentado y Lin52 señala, las personas con una pérdida de audición tienen entre dos y tres veces más posibilidades de sufrir caídas que una persona normo-oyente. La adopción de medidas terapéuticas destinadas a reparar o rehabilitar aquellas lesiones que afectan al equilibrio resultan clave para reducir el riesgo de caídas, pero también puede colaborar en ello el tratamiento del problema auditivo. Resulta razonable considerar que el tratamiento de la hipoacusia también debe ser una prioridad en la prevención de las caídas y así promocionar la calidad de vida de los adultos mayores.
Por último, señalar la importancia del concepto de una detección precoz y una visión integral en el manejo de la presbiacusia y/o trastornos del equilibrio y sus factores etiopatogénicos. Ello permitirá la prevención como una intervención temprana, que será muy útil para mantener las habilidades comunicativas, cognitivas, mentales y de autonomía de los ancianos que en definitiva mejorará su calidad de vida y reducirá el impacto negativo que produce su dependencia en sus cuidadores y en la sostenibilidad económica de los sistemas de salud.
Conclusiones
La pérdida auditiva con la edad, la presbiacusia, comporta una faceta económica muy importante, que por el momento en nuestro país se hace gravitar fundamentalmente sobre el ciudadano individual y, en este caso, sobre el paciente de mayor edad, que no siempre dispone de los medios económicos para enfrentarlo. Desde hace más de 20 años existe una ayuda para la adaptación protésica hasta los 16 años, pero la en su momento esperada ampliación a la población con más años no se ha visto alcanzada. La mejora de calidad de vida con la adaptación protésica, más evidente en la población más joven, es también evidente en la población con más años, por lo que es deseable que se haga extensiva a la mayor parte de la población afectada. Es una importante responsabilidad de los especialistas en Otorrinolaringología hacer conscientes a nuestros legisladores de esta situación y de la necesidad de una adecuada financiación que permita el acceso al tratamiento de la presbiacusia a toda la población. Los gastos que comporta la presbiacusia, en su mayoría, recaen sobre el propio individuo: 910€ anuales por la adaptación y mantenimiento de las prótesis auditivas y 180€ anuales de lucro cesante, adaptación de domicilio (10€) y de locales públicos. Esto son unos teóricos 1.100€ por individuo con presbiacusia que, dada la población afectada, comportan unas cifras muy elevadas, mitigadas únicamente, como se decía antes, porque solo se tratan algo menos del 25% de los individuos que lo requerirían. Con todo, podemos estimar un gasto, hoy en día, de 370 millones de euros y de al menos 421 millones en 2021, y esto si no se consigue aumentar el porcentaje de pacientes que se tratan, algo más que el presupuesto anual de un gran hospital de referencia.
Bibliografía
- Vitale, C.; Marcelli, V.; Allocca, R.; Santangelo, G.; Riccardi, P.; Erro, R.; Amboni, M.; Pellecchia, M. T.; Cozzolino, A.; Longo, K.; Picillo, M.; Moccia, M.; Agosti, V.; Sorrentino, G.; Cavaliere, M.; Marciano, E.; Barone, P. «Hearing impairment in Parkinson’s disease: expanding the nonmotor phenotype». Mov. Disord., oct. 2012;27(12):1530-1535.
- Informe mundial sobre la audición: resumen ejecutivo [World report on hearing: executive summary]. © Organización Mundial de la Salud 2021. ISBN 978-92-4-002751-0.
- Encuesta de Discapacidad, Autonomía Personal y Situaciones de Dependencia 2008. INE. Instituto Nacional de Estadística. https://www.ine.es/dyngs/INEbase/es/operacion. htm?c=Estadistica_C&cid=1254736176782&menu=resultados&idp=1254735573175#
- Gates, G.A. «Central presbycusis: an emerging view». Otolaryngol. Head. Neck Surg., 2012 ;147(1):1-2.
- Albers, K. «Hearing loss and dementia: new insights». Minn. Med., 2012;95(1):52-4.
- Lin FR, Yaffe K, Xia J, Xue QL, Harris TB, Purchase-Helzner E, et al. Health ABC study group: Hearing loss and cognitive decline in older adults. JAMA Intern Med 2013; 173:293-299.
- Lin FR, Ferrucci L, An Y, Gho JO, Doshi J, et al. Association of hearing impairment with brain volumen changes in older adults. Neuroimagine 2014; 90:84-92.
- Shield B. Evaluation of the social and economic costs of hearing impairment. Hear it. 2006. http.//www.hear-it-org.
- Roth TN, Hanebuth D, Probst R. Prevalence of age-related hearing loss in Europe: a review. Arch Otorhinolaryngol 2011; 268:1101-1107.
- Evaluation of the social and economic costs of hearing impairment. October 2006. Hear-it AISBL.
- Brian Lamb OBE, Sue Archbold, Ciaran O’Neill. Spend to save: Investing in hearing technology improves lives and saves society money. Ear Foundation, 2014.
- O’Neill, C., Lamb, B., Archbold, S. (2016) Cost implications for changing candidacy or access to service within a publicly funded healthcare system? Cochlear Implants International, 17:sup1, 31-35.
- Kochkin S. (2010). The efficacy of hearing aids in achieving compensation equity in the workplace. The Hearing Journal, 63(10): 19–28. Medicine; 172:369-71.
- Monteiro E, Shipp D, Chen J, Nedzelski J, Lin V.J Cochlear implantation: a personal and societal economic perspective examining the effects of cochlear implantation on personal income. Otolaryngol Head Neck Surg. 2012 Apr;41 Suppl 1:S43-8.
- Clinkard D, Barbic S, Amoodi H, Shipp D, Lin V. (2015) The economic and societal benefits of adult cochlear implant implantation: A pilot exploratory study.
- Huarte A, Martínez – López M, Manrique R, Erviti S, Calavia D, Alonso C, Manrique M. Work activity in patients treated with cochlear implants (Actividad Laboral en pacientes tratados con Implantes Cocleares). Acta Otorrinolaringológica Española 2017;68 (2):92-97.
- Hurd MD, Martorell P, Delavande A, Mullen KJ, Langa KM. Monetary cost of dementia in the United States. N Engl Med 2013; 368:1326-1334.
- Olesen J, Gustavsson A, Svensson M. European brain council: The economic cost of brain disorders in Europe. Eur J Neurol 2012; 19:155-162.
- Wimo A, Winblad B, Jönsson L. The worldwide societal costs of dementia: Estimates for 2009. Alzheimers dement 2010; 6:98-103.
- Action for Hearing Loss (2013) Hearing Screening for Life. RNID/London Economics ‘Cost benefit analysis of hearing screening for older people’.
- Informe mundial sobre la audición: resumen ejecutivo [World report on hearing: executive summary]. Ginebra: Organización Mundial de la Salud; 2021. Licencia: CC BY-NC-SA 3.0 IGO.
- Libro Verde de las PYMASs (Pequeñas y Medianas Asociaciones) de Personas Mayores. IMSERSO, 2007. Instituto Nacional de Estadística. «Esperanza de vida al nacimiento por sexo y periodo de meses. Indicadores Demográficos Básicos». Enero 2010 / Diciembre 2010.
- Ding T, Yan A, Liu K. What is noise-induced hearing loss? Br J Hosp Med (Lond). 2019 Sep 2;80(9):525-529. doi: 10.12968/hmed.2019.80.9.525.
- BOE-A-2007-9607 https://www.boe.es/eli/es/rd/2007/04/20/505
- BOE-A-2010-4057 https://www.boe.es/eli/es/o/2010/02/01/viv561
- BOE-A2010 5292 https://www.boe.es/eli/es/l/2010/03/31/7/con
- BOE-A-1983-15813 https://www.boe.es/eli/es/rd/1983/05/11/1451
- Chao & Chen (2008) Cost-effectiveness of hearing aids in the hearing-impaired elderly: a probabilistic approach. Otology and Neurotology 29(6): 776-83.
- Morris, A.E. Lutman, M.E. Cook, A.J. Turner, D. An economic evaluation of screening 60- to 70-year-old adults for hearing loss. Journal of Public Health 2012.
- Joore et al., (2003) The cost-effectiveness of hearing-aid fitting in the Netherlands. Archives of Otolaryngology - Head and Neck Surgery 129(3).
- Chisholm et al., (2007) A systematic review of health-related quality of life and hearing aids: Final report of the American Academy of Audiology task force on the health-related quality of life benefits of amplification in adults. Journal of American Academy of Audiology 18: 151-183.
- Ciorba, A., Bianchini, C., Pelucchi, S., & Pastore, A. (2012). The impact of hearing loss on the quality of life of elderly adults. Clinical Interventions in Aging, 7, 159–163.
- Swan et al (2012) Health-related quality of life before and after management in adults referred to otolaryngology: a prospective national study. Clinical Otolaryngology 37(1): 35-43.
- Barton et al (2004) Comparing utility scores before and after hearing aid provision: results according to the EQ-5D, HUI3 and SF-6D. Applied Health Economics and Health Policy 3(2):103-5.
- Kochkin, K., and Rogin (2000) Quantifying the obvious: The impact of hearing instruments on quality of life. Hearing Review 7(1).
- Fisher, D. et al., (2014) Impairments in Hearing and Vision Impact on Mortality in Older People. The AGESReykjavik Study, Age Ageing. 43(1):69-76.
- Contrera K J, Betz J, Genther, D J. Lin, F R. (2015) Association of Hearing Impairment and Mortality in the National Health and Nutrition Examination Survey. JAMA Otolaryngol Head Neck. Surg. Pub online Sep 2015.
- Saito et al., (2010) Hearing handicap predicts the development of depressive symptoms after three years in older community-dwelling Japanese. Journal of the American Geriatrics Society 58(1), 93-7.
- Amieva, H. Ouvrard, C. Giulioli, C. Meillon, C. Rullie,R. L. Dartigues, JF. Self-Reported Hearing Loss, Hearing Aids, and Cognitive Decline in Elderly Adults: A 25-Year Study. J Am Geriatr Soc. 2015 Oct;63(10):2099-104.
- Manrique M, Ramos A, Morera C, Cenjor C, Lavilla MJ, S. Boleas M, Cervera-Paz FJ. Evaluación del implante coclear como técnica de tratamiento de la hipoacusia profunda en pacientes pre y post locutivos. Acta Otorrinolaringológica Española 2006;57 (1): 2-23.
- Mosnier I, Bebear JP, Marx M, Fraysse B, Truy E, Lina- Granade G, Mondain M, Sterkers-Artières F, Bordure P, Robier A, Godey B, Meyer B, Frachet B, Poncet C, Bouccara D, Sterkers O. (2014) Predictive factors of cochlear implant outcomes in the elderly. Audiol Neurootol. 2014; 19 Suppl 1:15-20. Epub 2015 eb 20.
- Manrique R, Calavia D, Huarte A, Girón L, Manrique M.Treatment for hearing loss among the elderly: auditory outcomes and Impact on quality of life. Audiology & Neurotology 2016;21(Suppl 1):26-35.
- Huarte A, Lezaun R, Manrique M. Quality of life outcomes for cochlear implantation in the elderly. Audiology and Neurotology 2014;19 sup 1(1):36-39.
- Bond M, Mealing S, Anderson R, Elston J, Weiner G, Taylor RS, Hoyle M, Liu Z, Price A, Stein. (2009) The effectiveness and cost effectiveness of cochlear implants for severe and profound deafness in children and adults: a systematic review and economic model. K Health Technol Assess 2009. Sep: 13 (44).
- Turchetti G, Bellelli S, Palla I, Berrettin S, (2011) Systematic review of the scientific literature on the economic evaluation of cochlear implants in adult patients. ACTA otorhinolaryngologica ita lica; 31:319-327.
- Hayes Inc. Cochlear Implants: Bilateral Versus Unilateral-A Health Technology Assessment Prepared for Washington State Health Care Authority. April 17, 2013.
- Peters B, Wyss J, Manrique M. Worldwide Trends in Bilateral Cochlear Implantation. Laryngoscope 2010;120 (Nº 5 Supl 2):17-44.
- Van Schoonhoven J, Sparreboom M, van Zanten BG, et al., (2013) The effectiveness of bilateral cochlear implants for severe-to-profound deafness in adults: A systematic review. Otol Neurotol 2013; 34: 190–8.
- Gifford RH, Driscoll CL, Davis TJ, Fiebig P, Micco A, Dorman MF. (2015) A Within-Subject Comparison of Bimodal Hearing, Bilateral Cochlear Implantation, and Bilateral Cochlear Implantation With Bilateral Hearing Preservation: High-Performing Patients. Otol Neurotol. 2015 Sep; 36(8):1331-7.
- Chen JM, Amoodi H, Mittmann N. (2014) Cost utility analysis of bilateral cochlear implantation in adults:A health economic assessment from the perspective of a publicly funded program. Laryngoscope 2014; 124:1452–8.
- Smulders YE, van Zon A, Stegeman I, van Zanten GA, Rinia AB, Stokroos RJ, Free RH, Maat B, Frijns JH, Mylanus EA, Huinck WJ, Topsakal V, Grolman W. Cost-Utility of Bilateral Versus Unilateral Cochlear Implantation in Adults: A Randomized Controlled Trial. Otol Neurotol. 2016 Jan;37(1):38-45.
- Lin FR, Ferrucci L. Hearing loss and falls among older adults in the United Sates. Arch Intern Med 2012; 172:369-371.

