Dra. Raquel Redondo y Dra. Marina Carrasco
El paciente que ronca
El ronquido con o sin apneas del sueño es una entidad compleja, donde intervienen múltiples factores que actúan cuando el individuo está durmiendo, produciendo el colapso de la vía aérea superior (VAS) durante el sueño. El otorrinolaringólogo juega un papel fundamental en el diagnostico y tratamiento de esta entidad.
La etiopatogenia del SAHS se relaciona con múltiples factores que interactúan de forma compleja aumentando el colapso de las vías aéreas superiores.
La sospecha diagnóstica surge a partir de la consulta del paciente o de su familia por ronquido (que es el síntoma de alerta) con o sin cansancio diurno o de la presunción del facultativo ante determinadas características fenotípicas del mismo.
La amnannesis se debe orientar hacia otros síntomas que pueden estar presentes en adultos como somnolencia, cansancio diurno, cefaleas matutinas, falta de concentración, disminución de la líbido, nicturia, despertares con sensación de falta de aire y sueño fragmentado o no reparador. La somnolencia, una vez descartemos otras causas de la misma, se puede cuantificar mediante la escala de Epworth.
En niños los síntomas acompañantes al SAHS son la irritabilidad, falta de concentración, mal rendimiento escolar, respiración bucal, eneuresis, pesadillas nocturnas e hiperextensión del cuello al dormir.
Es importante preguntar por antecedentes patológicos del paciente que pueden facilitar la aparición de un SAHS como son obesidad, alteraciones de macizo craneofacial, enfermedades neuromusculares o consumo de sedantes, entre otros.
La edad es importante porque se estima que el SAHS afecta del 2 al 5% de la población, siendo más frecuente ente los 40 y 60 años. En niños es más frecuente entre los 2 y los 6 años, coincidiendo con el periodo de mayor hipertrofia del tejido linfoide del anillo de Waldeyer.
Aunque en la población infantil no hay diferencias significativas entre los dos sexos, en la edad adulta el SAHS es dos veces más frecuente en el sexo masculino que en mujeres (4% vs 2%), aunque estos porcentajes se igualan tras la menopausia.
La obesidad es un factor muy importante en todas las edades y a medida que aumenta el peso corporal se incrementan las posibilidades de tener un SAHS. Con el índice de masa corporal (IMC) se define el grado de sobrepeso u obesidad. Es importante interrogar al paciente sobre si ha ganado peso coincidiendo con la aparición del SAHS.
En la inspección y exploración del paciente hay que anotar determinadas características que son importantes en esta patología como son el perfil de la cara y del cuello, la cavidad oral, la faringe y resto de las vías aéreas superiores.
En el perfil de la cara y el cuello interesa observar alteraciones del desarrollo del esqueleto facial que facilita la aparición de una SAHS por sí solas y a cualquier edad, como son la retrognatia y la micrognatia, que se confirmarán con el estudio de la mordida del paciente. La distancia entre el hioides y el mentón tiene importancia porque cuanto menor sea, existen más posibilidades de padecer un SAHS. Circunferencias del cuello por encima de 44 cm en el varón y 40 cm en la mujer se asocian con frecuencia al SAHS.
El desarrollo esquelético de la cara es importante porque la presencia de retognatia, micrognatia o ambas ( que se confirmará cuando se explore el perfil del paciente y la mordida), suele corresponder con un menor espacio retrolingual y facilitar el ronquido con o sin apneas.
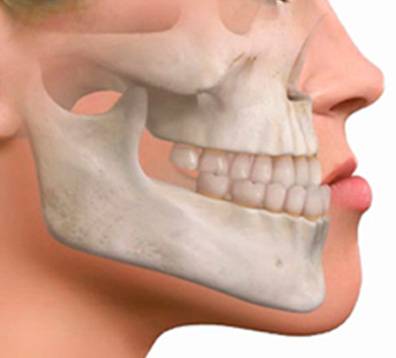
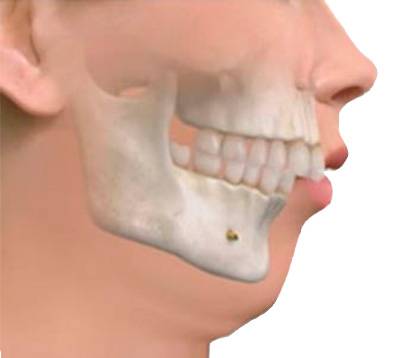
El cuello es corto, es decir si no caben 4 dedos debajo de la mandíbula en posición de Frankfort ( esta posición se logra cuando trazamos una línea desde el trago al orificio infraorbitario y esta es paralela al suelo), hay muchas posibilidades de padecer SAHS. Ante cualquier alteración esquelética del macizo facial asociada a ronquidos, con o sin respiración oral, se debe descartar la existencia del SAOS.
En la exploración de la cavidad oral se anotará el estado de las piezas dentarias, si hay enfermedad periodontal y la clase de mordida, ya que es una información importante a la hora de recomendar o no un dispositivo de avance mandibular como tratamiento del SAHS.
La relación entre el paladar y la lengua es importante para determinar las posibilidades de colapso de la vía aérea. Así, un paladar o faringe estrecha, una macroglosia, o una escasa distancia entre la lengua y el paladar, son causas de SAHS que se cuantifican con la clasificación de Mallampati modificada (es decir, con la boca abierta y la lengua dentro de la cavidad oral), también conocida como clasificación de Friedman.
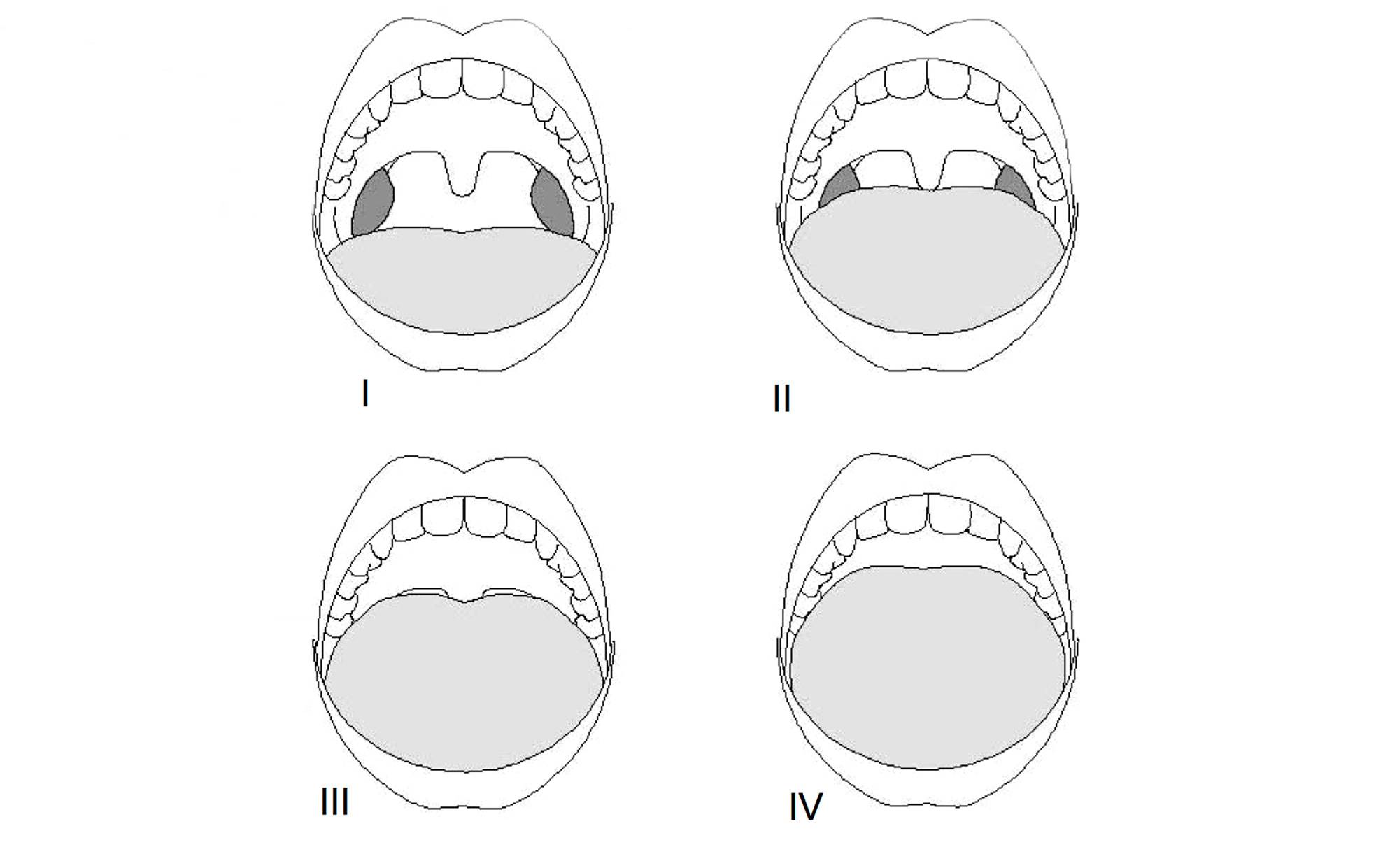
En el tipo I de la clasificación de Friedman o Mallampati modificada se visualizan completamente la úvula, los pilares amigdalinos y las amígdalas.
En un Friedman o Mallampati modificada tipo II se ve la parte superior de las amígdalas, de los pilares y todo el paladar, pero no el borde inferior de la úvula.
En el Friedman o Mallampati modificada tipo III se visualiza el paladar duro y blando y la base de la úvula.
En el Friedman o Mallampati modificada tipo IV sólo se visualiza el paladar duro.
Los tipos III y IV de la clasificación de Friedman son más frecuentes en los pacientes con SAHS y los grados más altos se asocian a más gravedad del cuadro clínico.
Para valorar el tamaño de las amígdalas en relación con el de la faringe, se utiliza otra clasificación de Friedman:
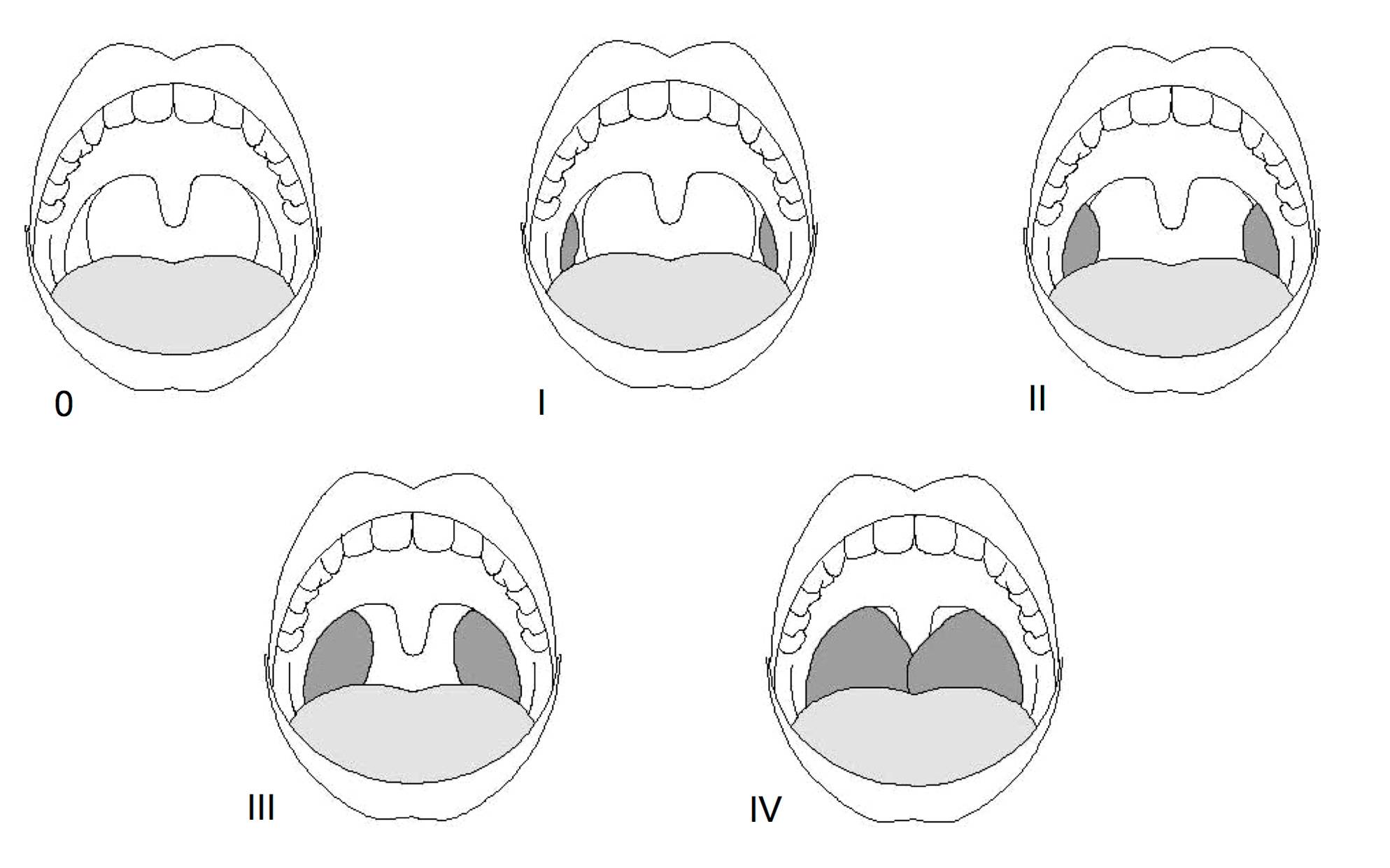
- Friedman grado 0: ausencia de amígdalas.
- Friedman grado I: existencia de amígdalas, pero no se ven porque se encuentran dentro la celda amigdalina.
- Friedman grado II: cuando las amígdalas, por su tamaño, sobrepasa los pilares amigdalinos.
- Friedman grado III: Amígdalas que ocupan un 25% del espacio orofaringeo.
- Friedman grado IV: cuando las amígdalas llegan a la línea media.
Se observará el tamaño y forma de la úvula y de los pilares posteriores, aunque no hay consenso en el cuanto cómo el tamaño y la forma de los mismos puede influir, en esta patología.
Los grados III Y IV favorecen la aparición del SAOS , son frecuentes entre la población infantil y son fácilmente curables mediante la amigdlaectomía aislada o junto a otras técnicas. En los adultos se indicará la cirugía para estos pacientes.
A todos los pacientes roncadores se les debe realizar una fibroscopia de las vía aéreas superiores, comenzando por valorar el estado de las fosas nasales detectando posibles causas de obstrucción (desviaciones septales, pólipos, tumoraciones, …). La insuficiencia respiratoria nasal está íntimamente relacionada con el ronquido, y aunque por sí sola no suele ser la causa de un SAHS, favorece su aparición en pacientes predispuestos.
La causa de obstrucción más frecuente en la rinofaringe de los niños es la hiperplasia del tejido adenoideo. Al explorar el espacio retropalatino se determina de nuevo si el tamaño de las amígdalas (en especial de su polo inferior) puede contribuir a la obstrucción.
Para clasificar a los pacientes según la forma del espacio retrolingual se aplican los grados de Woodson. La normalidad viene definida por el grado I con una visualización parcial de las cuerdas vocales. En el Woodson grado II sólo se ven los aritenoides. En el grado III, la epiglotis toca las paredes laterales de la faringe y sólo se ve la parte posterior de los aritenoides y en el grado IV, la epiglotis toca la pared posterior de la faringe y no se ven los aritenoides.
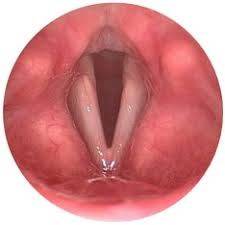
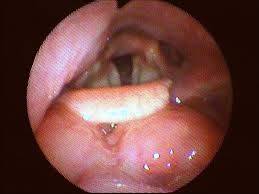
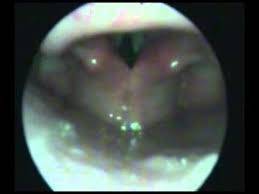
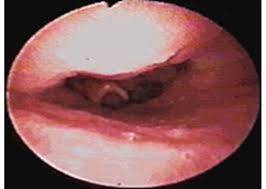
Los grados de Woodson III y IV tienen más posibilidades de asociarse a colapso de la vía aérea.
La hiperplasia de la amígdala lingual también se clasifica según Friedman en 5 grados:
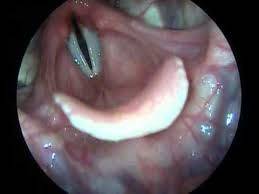
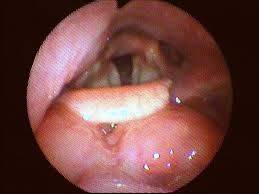
- Grado 0: no hay tejido linfoide.
- Grado 1: nódulos de tejido linfoide aislados en la base de la lengua
- Grado 2: tejido linfoide cubriendo toda la base de la lengua, con espesor < 5 mm.
- Grado 3: base cubierta por tejido linfoide con un espesor entre 5 y 10 mm
- Grado 4: el tejido linfoide roza el borde de la epiglotis con un espesor igual o superior al 10mm.
Cuanto más tejido linfoide contenga la amígdala lingual, menor será el espacio libre y más fácilmente se colapsará la vía aérea produciendo ronquido o un SAHS.
Otros datos importantes a valorar son la morfología y el tamaño de la epiglotis, ya que una posición baja o una forma en omega, producirán colapso de la vía aérea con más facilidad.
Durante la exploración con fibroscopio puede hacerse la maniobra de Müller en un intento de reproducir lo que ocurre durante el sueño. Esta prieba no siempre es fácil para el paciente y no permite extrapolar el resultado a lo que ocurre cuando duerme, porque los distintos factores implicados actúan de diferente forma.
Con la información obtenida tras la historia clínica, la inspección y la exploración, estableceremos un diagnóstico de sospecha del SAHS y procederemos a pedir las pruebas necesarias para su confirmación. Hay que aclarar que si la clínica del paciente es altamente sospechosa de SAHS, aunque sea un sujeto sano, joven, no obeso, sin patología obstructiva observable, no se puede descartar completamente esta patología, y recurriremos a pruebas específicas para confirmar o descartar el SAHS.
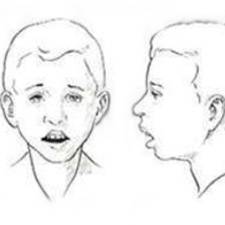
En cuanto a los pacientes pediátrico que consultan con ronquidos, nos centraremos en el niño sano sin alteraciones del esqueleto facial ni síndromes asociados como la trisomía 21 o enfermedades neuromusculares.
En la anamnesis, es importante determinar si el ronquido es de reciente aparición, en cuyo caso hay que descartar incremento del peso corporal o alergia asociada. Se preguntará por el tipo de respiración (oral o nasa) y desde cuándo la tiene. Hay qie anotar si hay síntomas durante el sueño (eneuresis, pesadillas, respiración oral, posiciones corporales o paradas respiratorias) o síntomas diurnos (irritabilidad, falta de concentración o mal rendimiento escolar).
La inspección del niño se centrará en posibles alteraciones del esqueleto facial como la retrognatia o la micrognatia, presencia de obesidad o una facies adenoidea con respiración oral. Como en el adulto, la insuficiencia respiratoria nasal no es suficiente para desarrollar un SAHS por sí misma, pero puede precipitar su aparición en paciente con otras alteraciones.
La exploración clínica se centra en la cavidad oral (tamaño, tipo de mordida, clasificación de las amígdalas de Friedman y relación entre amígdalas y paladar con la clasificación de Mallampati modificada).
La morfología de la cavidad nasal y el tamaño de las vegetaciones adenoideas se establecen con una fibroscopia de vías aéreas, que nos permiten ver el resto de la faringe y la laringe.
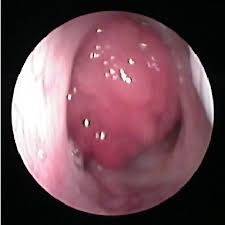
Si nos encontramos con un paciente infantil con hipertrofia marcada del anillo linfático de Waldeyer y nos consulta por ronquido con o sin los demás síntomas observados por los padres, debemos sospechar que el paciente sufre de apneas durante el sueño y por lo tanto proceder a pedir la polisomnografía.
Como la apnea durante el sueño es una entidad con multifactorial si la clínica referida por las padres es sospechosa aunque no encontremos una causa morfológica de obstrucción en las vías aéreas y no estamos ante un niño obeso se debe descartar mediante la PSG la existencia o no de las apneas.

